50 Sombras de las fascitis plantar (Guía definitiva)
Tus pies son maravillosos. Cada uno tiene nada menos que 26 huesos, 33 articulaciones y más de 100 músculos. Y ni que decir tiene que el diseño de la Madre Naturaleza es complicado, pero perfecto. Cada parte del pie es crucial tal y como es.
Por eso, cuando este único elemento de la estructura (la fascia plantar) falla, se siente un dolor insoportable que crece gradualmente o estalla de golpe. Los más de 150 sitios web que he consultado ofrecen soluciones ambiguas, y los más de 100 artículos científicos que he leído investigan con avidez el dolor con el que millones de personas luchan a diario.
Hemos dedicado 381 horas para llegar a las conclusiones del alivio que tanto deseas.

¿Tengo fascitis plantar?
Para saber si tienes fascitis plantar, primero debes examinarte cuidadosamente y responder a las siguientes preguntas:
- ¿Me duele más el pie en la parte inferior del arco junto al talón? ¿Me duele el arco del pie?
- Cuando toco la zona dolorida, ¿siento un dolor agudo y punzante? ¿Está un poco roja, caliente e hinchada a veces?
- ¿El dolor es más intenso por la mañana al dar los primeros pasos y desaparece con la actividad?
- ¿Vuelve a aparecer hacia el final del día y aumenta con el tiempo de carga?
- Al correr, ¿duele más cuando me impulso que cuando aterrizo?
- ¿Me duele mucho cuando camino descalzo?
- ¿Siento tirantez en el tendón de Aquiles y en los gemelos?
- ¿Han cambiado mi forma de andar y mi postura últimamente?
- ¿He cambiado mi forma de hacer ejercicio? ¿Paso la mayor parte del día de pie?
Si todo lo anterior es un sí, estás en buena compañía. Según esta serie de estudios, la fascitis plantar (FP) es la causa más común de dolor en el talón de los corredores.
¿Qué es exactamente la fascitis plantar?
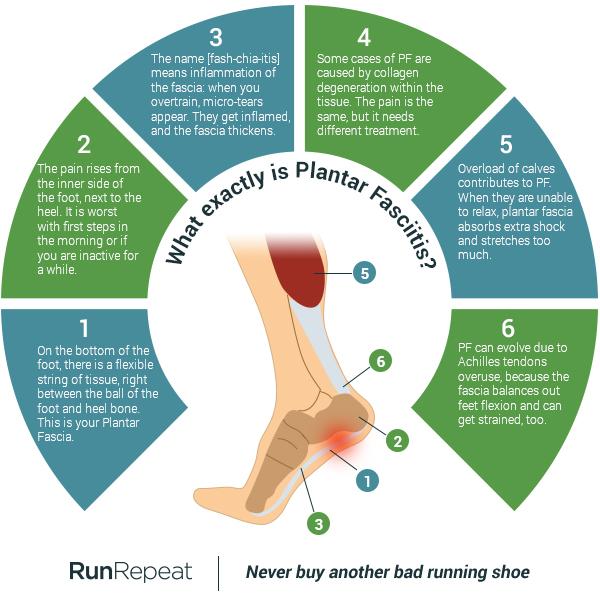
Y ahora debes estar pensando: yo tengo ese problema, ¿cómo lo soluciono?
Calma. Hay varias afecciones que pueden confundirse fácilmente con la fascitis plantar, y merece la pena asegurarse primero de que se está abordando EL problema, ¿verdad?
El doctor Stephen L. BARRETT et al, estos especialistas cualificados de Practical Neurology y muchos más afirman que en algunos casos lo que se siente algo parecido a la fascitis, pero en realidad es:
- Tendinopatía de Aquiles (el dolor empeora con el ejercicio, sobre todo al empezar y al terminar).
- Síndrome del túnel tarsiano (duele más en la parte superior del pie, el dolor es quemante y no cesa por la noche).
- Talón de policía (dolor bajo el hueso del talón, similar al hematoma, sin irradiación al arco).
- Fractura del calcáneo por estrés (duele en la parte posterior del talón, aumenta con la actividad).
- Espolones calcáneos (aunque puedes tener espolones calcáneos, que en la resonancia magnética parecen pequeños espolones en el hueso del talón, no tienen nada que ver con la facitisfascitis).
- Ruptura de la fascia plantar (no puedes ponerte de puntillas, tienes un hematoma en el arco y cuando lo palpas, duele mucho cerca del talón. También te hace cojear.)
Entre otras causas de dolor de talón y arco se encuentran la Apofisitis Calcánea (afecta sobre todo a niños de 6-10 años) y los Trastornos Sistémicos (deben diagnosticarse adecuadamente con pruebas médicas adicionales).
Tus pies son lo que te da estabilidad, e ignorar los síntomas de la fascitis plantar puede derivar en un dolor crónico que interferirá en tus rutinas y puede provocar problemas en las rodillas, caderas o espalda debido a cómo afecta a la forma de caminar, dice la investigación médica.
Soy corredor. ¿Corro el riesgo de padecer fascitis plantar?

Sin embargo, evitar correr no es la panacea. Las investigaciones demuestran que la fascitis plantar es igualmente habitual entre los que no corren. Básicamente, cualquier uso excesivo o tensión extra ejercida sobre la fascia puede iniciar microdesgarros que podrían derivar en dolor crónico.
Según la investigación realizada por este grupo de científicos, esos son los principales factores de riesgo de la fascitis plantar en los no deportistas.
- Movilidad reducida del tobillo.
- Practicar un nuevo deporte o actividad física.
- Aumento de peso.
- Embarazo (en las últimas 10 semanas).
- Carga de peso relacionada con el trabajo.
- Uso de calzado desgastado, mal construido o con una sujeción inadecuada.
- Envejecimiento.
- Diabetes y artritis.
- Anomalías hormonales (y otros trastornos metabólicos).
- Conducción excesiva (fascitis en el pie derecho), etc.
Estás en el grupo de riesgo, crees que tu caso es de Fascitis Plantar, fijo. ¿Y ahora qué?
En primer lugar, considera la posibilidad de acudir a un médico o a un podólogo. Él o ella podrá ayudarte a controlar el dolor y facilitar la curación.
Veamos con más detalle qué puedes esperar en la consulta del médico.
No te sorprendas si el médico te examina no sólo los pies, sino toda la «cadena cinética», es decir, todas las partes del cuerpo que se mueven al correr: columna vertebral, pelvis, caderas, rodillas, tobillos y dedos de los pies.
Es posible que también se compruebe el tono muscular y la respuesta neurovascular, y que se te pida que te muevas un poco y describas tu dolor. ¿Para qué?
- Marcha y postura: el dolor en la extremidad lesionada hace cojear y puede reflejarse en la forma de andar.
- Respuesta neurológica: el dolor en el talón también puede ser consecuencia de una enfermedad sistémica o de una lesión nerviosa.
- Músculos de la pierna: la rigidez de las pantorrillas y la reducción del movimiento del tobillo suelen encajar con la fascitis.
- Parte posterior del pie: El engrosamiento del tendón de Aquiles puede significar tanto fascitis como tendinopatía de Aquiles, dependiendo del grado de sensibilidad.
- Pies: la sensibilidad al tacto en el lugar donde la fascia plantar se une al talón es un claro indicador de Fascitis Plantar, el dolor radial en el arco también es muy común.
- Dedos de los pies: puede aparecer rigidez en el dedo gordo junto con la fascitis plantar o lesiones musculares en la pantorrilla.
La investigación sugiere que también hay algunos síntomas alarmantes que pueden apuntar claramente a diferentes problemas graves:
- Daño nervioso en pies y piernas: entumecimiento o sensación de hormigueo en el pie.
- Infección ósea: sensación de calor en el pie y fiebre de 38 °C o más.
- Artritis: el talón está rígido e hinchado.
En ausencia de estos u otros síntomas adicionales, no suele ser necesario realizar más pruebas. Sin embargo, tu médico puede considerar indicarle que te sometas a ellas:
- Análisis de sangre específicos para descartar inflamaciones, trastornos hormonales, diabetes, etc.
- Ecografía (útil para descartar patología de partes blandas del talón).
- Imagen (se utiliza para confirmar casos poco claros de fascitis plantar o para descartar otra patología del talón).
- Resonancia magnética (procedimiento más caro que muestra claramente el engrosamiento de la fascia, lo que indica el estadio de la PF).
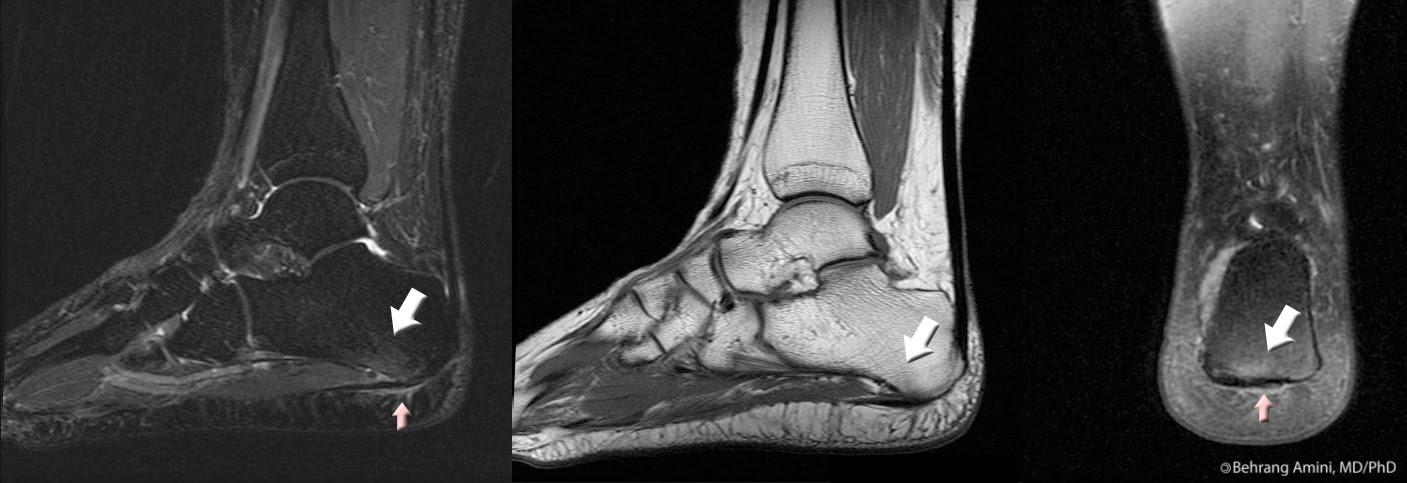
Cómo curar la fascitis plantar
Basándonos en estudios y revisiones podemos asumir que dependiendo de lo desarrollada que esté la fascitis se puede elegir un tratamiento u otro. Algunos estudios sugieren que pueden distinguirse 2 grandes estadios:
Fase 1. Reactiva / deterioro precoz (la fascia responde engrosándose y endureciéndose como reacción a un exceso de tensión).
Según este estudio, es más probable que se desarrolle tras un aumento repentino de la tensión ejercida sobre los pies. Si se detecta en esta fase, el pronóstico es de una recuperación más rápida.
Tratamiento: controlar el dolor, reducir la carga de los tejidos dañados, estirar los músculos y tendones compensadores.
1. Antiinflamatorios no esteroideos (AINE): como la aspirina o el ibuprofeno. Son el primer plan, pensados para calmar el dolor. Los AINE se utilizan habitualmente para tratar la fascitis plantar, pero no consiguen resolver el dolor en el 20% de las personas, según el estudio del Dr. LA Molloy.
2. Terapia RICE: descifrada como Resting (reposo), Icing (hielo), Compressing (compresión), Elevating (elevación). Este enfoque ayuda a controlar el dolor y reducir la inflamación.
- Reduce primero la actividad y mantenla en niveles bajos al menos durante un mes; evita andar descalzo, sobre todo al dar los primeros pasos fuera de la cama.
- Aplica hielo en el lugar de la lesión, utilizando una bolsa de plástico envuelta en una toalla. Hazlo 2 ó 3 veces al día y mantenlo de 5 a 10 minutos, con descansos de 30 minutos como mínimo. Repite para bajar el dolor y la inflamación.
- Comprime el pie envolviéndolo en una venda elástica o utilizando cinta deportiva. Disminuye los procesos inflamatorios y evita que el arco se lesione más al moverte. Las investigaciones sugieren que, a corto plazo, el vendaje con cinta reduce significativamente el dolor asociado a la fascitis plantar.
- Eleva el pie por encima del nivel del corazón para minimizar la inflamación, siempre que descanses.

3. Estiramientos para aliviar el dolor.
Si has seguido haciendo ejercicio, has experimentado un dolor agudo, ignoraste las crecientes molestias, retrasaste la visita al médico o si entraste en más de 2 factores de riesgo simultáneamente, lo más probable es que hayas pasado al estadio 2 de la fascitis plantar.
Fase 2. Degenerativa / deterioro posterior (el daño crónico y la carga constante de la fascia provocan la degeneración del colágeno del tejido).
Esta fase es reversible, aunque la recuperación es prolongada, y puede ser desde tan sólo 1 mes hasta 24 meses.
Tratamiento: existen diversas curas mecánicas, médicas y fisioterapéuticas. Debe prestarse especial atención a facilitar la carga sobre un tejido dañado para fortalecerlo y evitar que vuelva a producirse.
No te asustes: solo estamos examinando de cerca las formas más populares y eficaces de curar la fascitis plantar, según el estado actual de la investigación científica.
Tratamiento conservador
Lo primero es lo primero: vamos a controlar los síntomas. Las mejores ayudas en este aspecto son las siguientes:
 Cinta atlética: el esparadrapo puede aliviar el arco plantar, por lo que se recomienda utilizar la técnica del esparadrapo de tinte bajo o cualquier cinta de kinesiología. Este estudio de 2005 demuestra que el vendaje reduce significativamente el dolor asociado a la fascitis plantar a corto plazo.
Cinta atlética: el esparadrapo puede aliviar el arco plantar, por lo que se recomienda utilizar la técnica del esparadrapo de tinte bajo o cualquier cinta de kinesiología. Este estudio de 2005 demuestra que el vendaje reduce significativamente el dolor asociado a la fascitis plantar a corto plazo.
 Taloneras de gel: Llevar una talonera extra reducirá el impacto que recibe el lugar donde la fascia se une al hueso del talón. La mejor forma de elegir un par de taloneras de venta en farmacias es colocarse una en los zapatos y probar a caminar; deberías notar un alivio inmediato.
Taloneras de gel: Llevar una talonera extra reducirá el impacto que recibe el lugar donde la fascia se une al hueso del talón. La mejor forma de elegir un par de taloneras de venta en farmacias es colocarse una en los zapatos y probar a caminar; deberías notar un alivio inmediato.
 Férula nocturna: una férula es un dispositivo parecido a una bota, diseñado para mantener el pie y el tendón de Aquiles en posición estirada. Funciona porque no permite que la fascia se comprima por la noche y forme tejido cicatricial, que de lo contrario duele al dar los primeros pasos por la mañana.
Férula nocturna: una férula es un dispositivo parecido a una bota, diseñado para mantener el pie y el tendón de Aquiles en posición estirada. Funciona porque no permite que la fascia se comprima por la noche y forme tejido cicatricial, que de lo contrario duele al dar los primeros pasos por la mañana.
El inconveniente es la incomodidad, ya que se altera literalmente la posición natural de reposo del pie. Muchos estudios confirman que las férulas nocturnas son muy eficaces incluso en los casos de dolor crónico prolongado, pero resultan intolerables para algunos pacientes. Se recomienda utilizar las férulas nocturnas durante 1-3 meses y deben considerarse como una intervención antes de un tratamiento invasivo, como se indica claramente en este estudio.
 Férula para caminar: este tipo de férula nocturna se parece mucho a una bota de esquí y se prescribe sobre todo cuando una persona tiene una rotura total o parcial de la fascia plantar. Sin embargo, algunos estudios sugieren llevar este soporte mecánico durante varias semanas como última instancia. En un estudio se observó que una escayola para pierna corta durante un mínimo de tres semanas era una forma eficaz de tratamiento del dolor plantar crónico en el talón.
Férula para caminar: este tipo de férula nocturna se parece mucho a una bota de esquí y se prescribe sobre todo cuando una persona tiene una rotura total o parcial de la fascia plantar. Sin embargo, algunos estudios sugieren llevar este soporte mecánico durante varias semanas como última instancia. En un estudio se observó que una escayola para pierna corta durante un mínimo de tres semanas era una forma eficaz de tratamiento del dolor plantar crónico en el talón.
 Plantillas de podólogo: Está demostrado que las plantillas de podólogo están diseñadas para levantar el arco del pie correctamente y disminuir la tensión para que no se produzcan más daños. Los ensayos confirman la eficacia de las plantillas ortopédicas en pacientes con fascitis plantar, y se ha descubierto que las plantillas ortopédicas prefabricadas y a medida pueden disminuir el dolor en la parte posterior del pie y mejorar su función.
Plantillas de podólogo: Está demostrado que las plantillas de podólogo están diseñadas para levantar el arco del pie correctamente y disminuir la tensión para que no se produzcan más daños. Los ensayos confirman la eficacia de las plantillas ortopédicas en pacientes con fascitis plantar, y se ha descubierto que las plantillas ortopédicas prefabricadas y a medida pueden disminuir el dolor en la parte posterior del pie y mejorar su función.
La diferencia entre los dispositivos correctores antes mencionados y las plantillas está en su construcción. Mientras que los primeros tienen una talonera profunda, una base dura y un punto dulce acolchado, las segundas son plantillas esponjosas o de goma. Como muestra este estudio comparativo, varias plantillas pueden proporcionar cierto alivio. Las plantillas ortopédicas, a su vez, reducen el sobreesfuerzo de la fascia permitiendo su curación.
 Masaje: Aunque el masaje con hielo y el masaje directo de la fascia proporcionan placer, la evidencia científica de su efectividad es anecdótica. Sin embargo, el masaje de tejido profundo en las pantorrillas con un enfoque en los puntos gatillo musculares parece ayudar en la curación de la fascia y proporciona una disminución significativa del dolor, según un estudio realizado por Saban B et al.
Masaje: Aunque el masaje con hielo y el masaje directo de la fascia proporcionan placer, la evidencia científica de su efectividad es anecdótica. Sin embargo, el masaje de tejido profundo en las pantorrillas con un enfoque en los puntos gatillo musculares parece ayudar en la curación de la fascia y proporciona una disminución significativa del dolor, según un estudio realizado por Saban B et al.
Esta investigación científica y este estudio nacional realizado por médicos confirman que la mayoría de los pacientes mejoran únicamente con un tratamiento conservador. En otras palabras, el uso de varios de estos dispositivos más la realización de estiramientos y ejercicios puede dar a tus pies la ayuda necesario para curarse por sí solos, como se menciona en algunos artículos.
Curas médicas para la fascitis plantar
Si el dolor persiste durante 3 o 6 meses, es probable que tu médico te ofrezca algunos procedimientos médicos para aliviarlo. Supone ir un paso más allá son las formas invasivas de tratar las dolencias crónicas. Sin embargo, a mí me parece aterrador.
Afrontemos el miedo a lo desconocido: hay curas no invasivas y curas invasivas. Y también hay opciones experimentales. ¡Vamos a verlo con detalle!
Inyecciones:
- Corticosteroides: un potente antiinflamatorio, con diferencia el más popular entre los corredores. Esta investigación concreta de Gohiya A et al demuestra un 70% de éxito en el alivio de los síntomas en 1 mes, pero no en 6 meses.
Aunque está demostrado que proporcionan un alivio inmediato, a largo plazo las inyecciones de corticoides son más perjudiciales que beneficiosas. Estos estudios demuestran que las inyecciones de cortisol ralentizan la curación y pueden inducir una rotura plantar en el 10% de los pacientes. Se recomienda no administrar más de 3 inyecciones de corticoides en un año.
- Plasma rico en plaquetas (PRP): es un tipo de inyección relativamente nuevo. En pocas palabras, se trata de una inyección del plasma recogido de tu sangre, que es rico en plaquetas y por lo tanto capaz de liberar factores de crecimiento para estimular la curación en el tejido degenerativo, como se establece en un estudio realizado por Sampson S et al. Debes considerar esta variante si la terapia conservadora fracasó, según los autores de este artículo.
El PRP es seguro de usar, y en muchos casos es más eficaz y duradero que las inyecciones de cortisona, según afirma esta investigación. Se han realizado muchos estudios para comparar el plasma y las inyecciones de corticosteroides, y los resultados confirman que el PRP tiene potencial para reducir el dolor y puede ser preferible a su homólogo. Para más detalles, consulte el estudio en International Orthopaedics, Foot & Ankle International y Foot (Edimburgo, Escocia).
- Toxina botulínica A (BTX-A): una inyección muy investigada y considerada muy eficaz en la literatura científica. En este ensayo, se observó una reducción significativa del dolor durante el levantamiento de peso hasta aproximadamente el 50% hasta 6 semanas después de la inyección. Otros estudios demuestran la eficacia de las inyecciones de Botox y señalan su duración larga en comparación con las inyecciones de corticosteroides. Más información en Foot&Ankle International.
Entre otras inyecciones, tu médico puede ofrecerte inyecciones de lidocaína (un medicamento utilizado para adormecer los tejidos), dextrosa hiperosmolar (una solución azucarada destinada a reducir el nivel de dolor) o sangre autóloga/completa (tu propia sangre para disminuir el dolor y la inflamación). Apenas existen pruebas que confirmen el efecto duradero de este tipo de intervenciones invasivas.
Hay algo más:
 Acupuntura: este procedimiento puede suponer un verdadero reto para los principiantes, pero algunos estudios afirman que la electroacupuntura y la acupuntura estándar funcionan bien en el tratamiento de pacientes con dolor crónico en el talón; especialmente con la adición de acupuntura de puntos gatillo en pacientes poco o nada respondedores.
Acupuntura: este procedimiento puede suponer un verdadero reto para los principiantes, pero algunos estudios afirman que la electroacupuntura y la acupuntura estándar funcionan bien en el tratamiento de pacientes con dolor crónico en el talón; especialmente con la adición de acupuntura de puntos gatillo en pacientes poco o nada respondedores.
 La punción seca también se utiliza para aliviar los síntomas. Se inserta una aguja en el punto gatillo miofascial del talón y se manipula en varias direcciones. Los ensayos controlados muestran una reducción significativa del dolor de talón en los pacientes después de 4 semanas de terapia.
La punción seca también se utiliza para aliviar los síntomas. Se inserta una aguja en el punto gatillo miofascial del talón y se manipula en varias direcciones. Los ensayos controlados muestran una reducción significativa del dolor de talón en los pacientes después de 4 semanas de terapia.
 La terapia con ondas de choque extracorpóreas es un tratamiento no invasivo en el que se utiliza un dispositivo para hacer pasar ondas de choque acústicas a través de la piel hasta la zona afectada. Las ondas de choque se generan utilizando energía electrohidráulica, electromagnética o piezoeléctrica. Puede tratarse de una serie de sesiones o de un único procedimiento. La nota a pie de página del procedimiento es la estimulación de la cicatrización de la fascia, según afirman los estudios.
La terapia con ondas de choque extracorpóreas es un tratamiento no invasivo en el que se utiliza un dispositivo para hacer pasar ondas de choque acústicas a través de la piel hasta la zona afectada. Las ondas de choque se generan utilizando energía electrohidráulica, electromagnética o piezoeléctrica. Puede tratarse de una serie de sesiones o de un único procedimiento. La nota a pie de página del procedimiento es la estimulación de la cicatrización de la fascia, según afirman los estudios.
El inconveniente de este tratamiento es el posible dolor durante el procedimiento. Se han realizado muchas investigaciones, pero las tasas de éxito difieren considerablemente, como puede verse en este estudio del Instituto Británico para la Salud y la Excelencia Clínica.
Unos efectos secundarios insignificantes que reducen la necesidad de una intervención quirúrgica convierten sin duda a esta terapia en el siguiente paso tras un tratamiento conservador no eficaz, según coinciden investigadores de Journal of Orthopedic Surgery and Research, Arch Orthopaedic and Trama Surgery y Journal of Bone and Joint Surgery.
Curiosamente, un estudio que comparaba la terapia de ondas de choque con los tratamientos convencionales descubrió incluso que no había diferencias en la eficacia de ambos, 3 meses después de finalizar la terapia.
Aún así, la investigación sigue su curso, ya que ningún tratamiento ha demostrado tener una tasa de éxito suficientemente buena sin efectos secundarios sustanciales. Entre los tratamientos experimentales figuran la terapia con láser de baja intensidad, la crioterapia, las técnicas de estimulación de la médula, la membrana amniótica humana criopreservada, etc.
¿Cuál es el peor escenario posible para la fascitis plantar?
 Alrededor del 5 % de las personas siguen necesitando una intervención quirúrgica tras un tratamiento conservador infructuoso. Aquí puedes tomar uno de estos dos caminos: operarte de la fascia propiamente dicha o de la pantorrilla correspondiente.
Alrededor del 5 % de las personas siguen necesitando una intervención quirúrgica tras un tratamiento conservador infructuoso. Aquí puedes tomar uno de estos dos caminos: operarte de la fascia propiamente dicha o de la pantorrilla correspondiente.
Fasciectomía plantar: es, con diferencia, la forma cardinal más popular de tratar la PF. El cirujano extirpa parte de la fascia plantar del hueso del talón, combatiendo así la causa de la irritación. Puede realizarse de forma abierta o endoscópica. Esta última tiene menos posibles complicaciones, ya que sólo se realizan 2 pequeñas incisiones. Otras complicaciones pueden ser el aplanamiento del arco plantar, lesiones nerviosas, fractura del calcáneo y un largo periodo de recuperación.
La mayoría de los pacientes están satisfechos con los resultados de la operación, ya que se ha confirmado el éxito de la cicatrización en el seguimiento a corto, medio y largo plazo, según esta investigación de Patrick Wheeler et al. Sorprendentemente, las personas atléticas parecen tener un mejor estado postoperatorio, señala un ensayo publicado en Foot Ankle Int.
 En ocasiones, esta cirugía puede ir acompañada de la extirpación de un espolón calcáneo o del estiramiento o aflojamiento de nervios específicos del pie. Los espolones calcáneos (pequeños elementos óseos que pueden crecer en los huesos del pie) no causan fascitis plantar, aunque pueden aparecer junto a ella. Se aconseja eliminarlos sólo si producen molestias e irritan los tejidos blandos.
En ocasiones, esta cirugía puede ir acompañada de la extirpación de un espolón calcáneo o del estiramiento o aflojamiento de nervios específicos del pie. Los espolones calcáneos (pequeños elementos óseos que pueden crecer en los huesos del pie) no causan fascitis plantar, aunque pueden aparecer junto a ella. Se aconseja eliminarlos sólo si producen molestias e irritan los tejidos blandos.
Recesión del gastrocnemio: un procedimiento más ambiguo destinado a liberar la tensión de la pantorrilla. Aunque se afirma que las pantorrillas tensas repercuten directamente en la distensión de la fascia, el alargamiento quirúrgico del gastrocnemio puede ser una opción viable, afirman J. Maskill, D. Bohay y J. Anderson.
Un estudio derivado de 126 casos muestra que en combinación con un esquema de ejercicios de recuperación exitoso esta cirugía produce muy buenos resultados con una baja tasa de morbilidad.
Criocirugía: procedimiento aún más reciente, que consiste en insertar una pequeña criosonda para destruir el tejido patológico a -70 C de temperatura. Las investigaciones muestran una impresionante tasa de éxito del 77%. Aún está en fase experimental, pero los resultados parecen prometedores, según el artículo publicado en Foot Ankle Surg Journal.
De lo que estamos seguros es de que cada caso de fascitis plantar tiene sus características únicas, y sólo tras una consulta con un médico o podólogo cualificado se puede establecer el tratamiento.
La evidencia científica afirma: los analgésicos en cualquiera de sus formas no son una solución para la fascitis. Hay que tratarla, preferiblemente en la fase reactiva temprana. Hazlo dando descanso a sus pies, apoyando el arco, fortaleciendo y estirando los pies Y TAMBIÉN los músculos y tendones de la pantorrilla.
Si te encuentras en una fase avanzada de deterioro, el punto crucial es la combinación correcta. Basándonos en las fuentes que hemos revisado, el orden puede ser el siguiente:
- Controla el dolor. Lleva un registro de la medicación: siempre hay un tiempo limitado para utilizarla.
- Recuerda siempre aplicar RICE en los pies. Desde el primer día hasta que desaparezcan los síntomas.
- Empieza a cargar la fascia lentamente. Estira todos los días, empezando ANTES de dar el primer paso.
- Elige tu dispositivo de apoyo: el arco debe estar bien colocado y descansar durante al menos 4 semanas.
- Si los síntomas persisten durante más de 6 meses, plantéate inyecciones, acupuntura o terapia de ondas de choque.
- Si tu médico le recomienda una intervención quirúrgica después de 12 meses de dolor fascial crónico, considéralo.
Los 3 primeros puntos son de obligado cumplimiento, independientemente del tiempo que lleves luchando contra la fascitis. Si los cumples y no muestras ningún síntoma adicional, tus pies sanarán, según la palabra científica.
Basta ya de curas médicas. Descubre ahora cómo tratar la fascitis plantar en casa.
¿Cómo estirar y hacer ejercicio con fascitis?
Si padeces fascitis plantar, te presento tu nuevo ritual diario: estiramientos y ejercicios especiales. Mientras que los estiramientos están dirigidos principalmente a liberar la tensión de músculos y tendones, el ejercicio tiene como objetivo enseñar a tus pies resistencia. En otras palabras, tienes que mostrar a tus arcos cuánta carga quieres poner sobre ellos.
El aprendizaje lleva su tiempo y, dentro de un periodo, podrás fortalecer tus arcos con una actividad más intensa e impactante.
Hemos creado un patrón de los ejercicios que más se convierten en efectivos según los artículos científicos que hemos procesado.
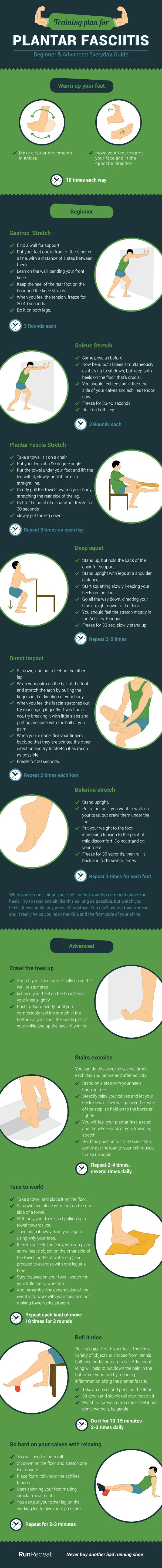
Ahora que ya sabes qué hacer para curar tu fascitis plantar, podemos echar un vistazo a lo que puede ayudarnos a impulsar el proceso. No hay absolutamente ninguna manera de curar fascitis plantar en la etapa degenerativa en menos de 1 mes, pero hay algunos refuerzos que puedes utilizar para prevenir los brotes.
Cómo prevenir la fascitis plantar y acelerar el tratamiento
- Mover
- Corre sobre superficies blandas y aumenta la carga sobre los pies con prudencia. Deja de correr durante 2-4 semanas como mínimo cuando tengas fascitis.
- No camines descalzo a primera hora de la mañana, a menos que hayas calentado los pies en la cama. Si padeces fascitis, lleva siempre un calzado que te de soporte y estabilidad.
- Alterna entre ejercicios de alto y bajo impacto. Si tienes fascitis, prueba a nadar o montar en bicicleta en lugar de correr, y vuelve a introducirlo poco a poco sólo cuando disminuya el dolor.
- Come
- Añade el aceite adecuado. Concéntrese en consumir más ácido graso Omega-3: tiene potentes agentes antiinflamatorios. Trata de comer pescados de agua fría como el halibut, la caballa, el salmón y el arenque. Utiliza aceite de oliva en las ensaladas: contiene oleocantal, que actúa de forma muy parecida a los AINE.
- Dale un toque picante Opta por la curcumina o el jengibre. Ambos reducen los niveles de los marcadores de inflamación. La curcumina, también conocida como cúrcuma, puede consumirse en cápsulas. El jengibre fresco o en polvo va bien en bebidas calientes e infusiones.
- Consume fruta analgésica. La piña está llena de bromelina, que se considera que alivia el dolor. Los cítricos tienen flavonoides que pueden disminuir la inflamación. Las bayas tienen antocianinas, que tienen fuertes propiedades antioxidantes y analgésicas.
Nota: ninguno de los consejos de moverse y comer funcionan por sí solos. Necesitas tanto hacer ejercicio para mostrar a tu cuerpo que necesitas esa inflamación para fortalecer el arco y el paso como tratarlo con la dieta adecuada, lo que significa menos azúcares refinados y alimentos procesados y más nutrientes frescos y de hoja verde.
La naturaleza tiene su manera de ayudarnos a suavizar las lesiones, y muchos de los síntomas que las soportan pueden tratarse con una variedad de extraños tratamientos caseros analógicos.
Los resultados
Eliminar la fascitis no es tarea fácil. Hay que examinar cuidadosamente los síntomas, evaluar el estado físico y estar atento para no pertenecer a los grupos de riesgo.
Tras consultar a un podólogo titulado y confirmar la lesión, hay que adaptar nuevos hábitos de estiramiento y ejercicio que, como se ha demostrado, pueden facilitar la curación por sí solos.
Escoge tus dispositivos de apoyo y comienza una rehabilitación conservadora. Si eres una de esas 1 de cada 10 personas que no ven cambios positivos en 6 meses, considera la posibilidad de actuar de forma agresiva, con terapia de choque o inyecciones. La cirugía ayuda como mucho a 7 de cada 10 personas, así que asegúrate de haber seguido una dieta y una actividad física guiada antes de decidirse.
Te recuperarás de la fascitis plantar, como muchos miles de personas que mejoran cada mes. La ciencia lo confirma: tu cuerpo tiene un inmenso potencial de curación para la fascitis. La inflamación de los tejidos es su medio para aprender tu voluntad, y está absolutamente orientada a la recuperación. Ten en cuenta que el dolor es un síntoma y que necesitas curar el núcleo.
Asegúrate de tratar tus pies con inteligencia y no volverás a tropezar con la fascitis. Así de simple.